今回は肩鎖関節捻挫/脱臼になってしまったときの対処法について書いていきます。
肩鎖関節捻挫/脱臼は痛みが強く、受傷直後は肩を動かしにくくなることも多いケガです。
スポーツに復帰するときは、肩鎖関節そのものだけでなく、肩甲骨や体幹を含めた動きの安定性も大切になります。
適切な診断と治療方針の決定、そして段階的なリハビリが重要です。
- 肩鎖関節捻挫/脱臼とは何か、捻挫と脱臼の違い
- よくある受傷パターン、症状、受診の目安
- 病院で行う検査と、Rockwood分類の考え方
- 保存療法と手術療法の選び方
- 保存療法のリハビリとスポーツ復帰の目安
今回はそんな肩鎖関節捻挫/脱臼について、できるだけわかりやすく整理していきたいと思います。
目次
肩鎖関節捻挫/脱臼とは?
肩鎖関節は、肩峰(肩甲骨)と鎖骨で構成される関節です。この部分を支える靭帯が部分的に傷んだ状態を肩鎖関節捻挫、損傷が強く鎖骨のズレを伴う状態を肩鎖関節脱臼と呼ぶことが多いです。
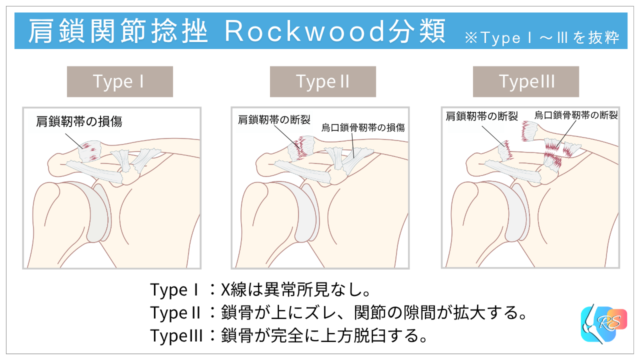
肩鎖関節損傷は、一般的にRockwood分類でタイプⅠ〜Ⅵに分けて考えられます。タイプⅠ・Ⅱは捻挫として扱われることが多く、タイプⅢ以降は脱臼として扱われることが多いですが、特にタイプⅢは保存療法と手術療法のどちらを選ぶか議論になることがあります[1,2,4]。
タイプⅣ〜Ⅵはより重度の損傷であり、鎖骨の転位方向や軟部組織の損傷が大きいことが特徴です。タイプⅣは鎖骨が後方へ転位し、タイプⅤは著明な上方転位と軟部組織の損傷を伴い、タイプⅥはまれですが鎖骨が下方へ転位する重度の状態とされています。
これらのタイプでは、一般的に手術療法が検討されることが多いとされています[2,4]。
肩鎖関節脱臼はスポーツ外傷としてみられることが多く、肩の外側に強い外力が加わったときに起こりやすいとされています[2][3]。

肩鎖関節捻挫/脱臼は、受傷直後の痛みがかなり強いことが多いです。
肩鎖関節捻挫/脱臼が起こりやすいシーン(原因)
肩鎖関節捻挫/脱臼は、コンタクトスポーツや転倒で多く発生します。
特に、肩の外側からのコンタクトや、転倒して肩の外側から地面に落ちるような受傷機転で起こりやすいです[2][3]。
ラグビー、柔道、サッカー、自転車、スキーなどでみられやすく、腕をついた転倒でも起こることがあります。

肩の外傷は、受傷の仕方によって損傷部位が変わることがあります。肩全体の外傷を整理したい場合は、肩の痛みの原因まとめもご覧ください。
肩鎖関節捻挫/脱臼のよくある症状
・痛みで肩を動かしにくい
・鎖骨が浮き上がって見える
肩鎖関節の痛み、腫れ、鎖骨の浮き上がりが特徴的です。
腕の重みでつらくなったり、肩を横切る動作、押す動作、物を持つ動作で痛みが強くなることがあります。タイプが高くなるほど変形が目立ちやすくなります。
セルフチェックと受診の目安
次のような場合は、肩鎖関節捻挫/脱臼の可能性があります。
- 肩の外側をぶつけた後から、肩の上が強く痛い
- 肩の上が腫れていて、押すとかなり痛い
- 肩を動かすと痛く、腕の重みでもつらい
- 鎖骨の外側が浮いて見える
一方で、次のような場合は早めの受診をおすすめします。
- 強い変形や著明な腫れがある
- しびれ、手の冷たさ、色の変化がある
- 骨折を疑うほどの強い外傷がある
- 痛みが強く、腕を少しも支えられない
肩の外傷では、肩関節脱臼や鎖骨骨折など、似た受傷機転をもつケガもあるため、見分けが難しい場合はあわせて確認しておくと安心です。
病院で行う検査
画像検査では、一般的にレントゲン検査、必要に応じてCT検査やMRI検査を行います。
レントゲン検査では鎖骨のズレや骨折の有無を確認し、Rockwood分類の判断にも使われます。まず行われることが多い基本の検査です[2][4]。
CT検査は、骨折や骨の位置関係をより詳しくみたい場合に追加されることがあります。
MRI検査は、靱帯などの軟部組織の損傷や、合併損傷が疑われるときに行われることがあります。
診察では、問診(痛みが出た状況、既往歴など)、触診、肩鎖関節の圧痛の確認、ピアノキー症状などを行います。神経や血流に問題がないかの確認も大切です。
肩鎖関節捻挫/脱臼と診断されたら(治療)
保存療法と手術療法の選択肢があります。
タイプⅠ・Ⅱでは、基本的に保存療法が選ばれることが多く、三角巾などで2〜3週間ほど固定しながら痛みの軽減を目指します[2][4]。
タイプⅢは、保存療法でよいケースも多い一方で、上肢をよく使う競技の選手、変形や不安定感が強い場合、美容面の希望が強い場合などでは手術が検討されることがあります[2][4]。
タイプⅣ〜Ⅵは、一般に手術療法が検討されやすいとされています[2]。
肩鎖関節損傷では、保存療法と手術療法のどちらにもメリット・デメリットがあります。競技特性やポジション、復帰希望時期に合わせて、専門医とよく相談して治療方針を決めましょう。

タイプⅢは「必ず手術」ではありません。競技・仕事・日常生活でどこまで肩を使うかが判断材料になります。
接触プレーで肩に強い外力が加わった場合は、肩鎖関節だけでなく肩関節唇損傷(SLAP損傷・Bankart病変)や肩関節脱臼が関係していることもあります。
肩鎖関節捻挫/脱臼のリハビリテーション
保存療法のリハビリテーション
ここでは、保存療法で復帰を目指す場合のリハビリの流れを説明していきます。
週数はあくまで目安で、痛みや腫れの落ち着き方によって前後します。
✅ 腫れ・痛みが悪化していないこと
✅ 肩甲骨・肩のインナーの筋肉を鍛える
✅ 肩甲骨・体幹が安定している
固定期間(受傷後2〜3週間ほど)
まず、肩鎖関節捻挫後は基本的に2〜3週間の固定を行います。
・アイシング(最初の2〜3日)
・上腕、首の筋肉をやさしくほぐす

リハビリ前期(2〜6週)
この時期の目標は、痛みを悪化させずに可動域を戻し、肩甲骨やインナーマッスルの働きを再び整えていくことです。
★肩のインナーマッスルを鍛える(←腱板筋のトレーニング)
・肩甲骨周囲の筋肉を鍛える(←肩甲骨の筋トレ)

リハビリ中期(3〜8週)
この時期は、肩を支える力を高めながら、より実際の動きに近い負荷へ進めていく時期です。
・肩の可動域を広げた状態で腱板のトレーニングを行う
・腕を振ってランニングをスタートする

肩甲骨や体幹の機能は、肩鎖関節の負担を減らすうえでも大切です。肩の使い方全体を見直したい場合は、投球障害肩と投球フォームや肩インピンジメント症候群の記事も参考になります。
リハビリ後期(4〜10週)
ここでは、競技復帰を見据えて、接触やリアクションに対応できる準備を進めていきます。
・リアクション、対人動作の練習をする(リアクションドリル、対人練習など)

・不安なく受け身ができる
・肩甲骨と体幹が安定している
復帰期(6〜12週)

復帰目安
保存療法では、痛みと腫れが落ち着き、肩を支える筋力や肩甲骨・体幹のコントロールが戻ってから段階的に復帰していきます。
手術後のスポーツ復帰率は高いと報告されていますが、復帰時期や復帰レベルは競技や術式で差があります[5][6]。
目安の週数はありますが、「何週で必ず復帰」とは言い切れません。痛み、不安感、肩甲骨の動き、接触動作への対応を確認しながら進めていきます。
FAQ(よくある質問)
Q1. 肩鎖関節脱臼は自然に治りますか?
タイプⅠ・Ⅱでは保存療法で改善することが多いです。タイプⅢ以上では変形や不安定感が残ることもあり、競技や生活での困りごとに応じて手術が検討されることがあります[2][4]。
Q2. タイプⅢは手術した方がよいですか?
必ずしも全員が手術ではありません。競技レベル、利き手、上肢をどれくらい使うか、変形や不安定感の強さなどで判断が変わります。
Q3. 肩の出っ張りは元に戻りますか?
痛みや機能は改善しても、見た目の出っ張りが少し残ることがあります。見た目が気になる場合も、治療方針を相談するポイントになります。
Q4. いつから筋トレできますか?
痛みと腫れが落ち着いてから、肩甲骨やインナーマッスルの軽いトレーニングから始めることが多いです。接触や高負荷の筋トレは、段階的に進めます。
Q5. いつスポーツ復帰できますか?
保存療法では6〜12週が一つの目安ですが、競技や接触の有無で変わります。復帰は「週数」だけでなく、痛み・安定性・競技動作の確認が大切です。
まとめ
ここまで、肩鎖関節捻挫/脱臼の治療方針やリハビリテーションについて書いてきました。
肩鎖関節捻挫/脱臼は、治療方針の決定とリハビリの進め方がとても大切なケガです。
知識を身につけ、必要に応じて専門医の先生としっかり相談しながら復帰を目指していきましょう。肩の外傷全体を整理したい場合は、肩の痛みの原因まとめもあわせて参考にしてください。

「もっとこれが知りたい!」「こんな記事を書いて欲しい!」「ケガのことを相談したい!」
などご要望をお受けしています!
〈お問い合わせ〉からお気軽にご連絡ください!
参考文献
[1]Mazzocca AD et al. Evaluation and treatment of acromioclavicular joint injuries. Am J Sports Med. 2007;35(2):316-329. PubMed ID: 17251175
[2]Martetschläger F et al. The Diagnosis and Treatment of Acute Dislocation of the Acromioclavicular Joint. Dtsch Arztebl Int. 2019;116(6):89-95. PubMed ID: 30892184
[3]Olsen BS et al. Diagnosis and Nonoperative Treatment of Acromioclavicular Joint Injuries in Athletes and Guide for Return to Play. Clin Sports Med. 2023;42(4):613-625. PubMed ID: 37716722
[4]Sirin E et al. Acromioclavicular joint injuries: diagnosis, classification and ligamentoplasty procedures. EFORT Open Rev. 2018;3(7):426-433. PubMed ID: 30233818
[5]Verstift DE et al. Return to sport after surgical treatment for high-grade (Rockwood III-VI) acromioclavicular dislocation. Knee Surg Sports Traumatol Arthrosc. 2019;27(12):3803-3812. PubMed ID: 31089792
[6]Elliott WC et al. Return to Sport After Acromioclavicular Injury: A Systematic Review. J Clin Med. 2025;14(21):7656. PubMed ID: 41227052