Este artículo explica qué hacer después de una luxación de hombro, incluyendo los síntomas principales, la evaluación médica, las opciones de tratamiento y una guía práctica de rehabilitación. Está pensado tanto para deportistas como para la población activa en general.
Por su estructura, el hombro es una de las articulaciones con más riesgo de luxación [1]. Como puede existir recurrencia (nueva luxación o inestabilidad recurrente), son importantes una evaluación temprana, un plan de tratamiento adecuado y una rehabilitación por fases.
- Qué es una luxación de hombro (anterior vs posterior) y cuáles son los mecanismos de lesión más frecuentes
- Síntomas habituales, problemas asociados (incluidos los síntomas nerviosos) y señales de alarma
- Pruebas de imagen en la clínica (radiografía / TC / RM) y cómo se toman las decisiones de tratamiento
- Cómo progresa la rehabilitación en el tratamiento conservador y en el quirúrgico
- Criterios orientativos para la vuelta al deporte y qué conviene revisar antes del retorno completo
目次
- 1 ¿Qué es una luxación de hombro?
- 2 Situaciones frecuentes que pueden causar una luxación de hombro
- 3 Síntomas frecuentes de la luxación de hombro
- 4 Señales de alarma: cuándo buscar atención médica urgente
- 5 Qué revisar en el campo o en casa (enfoque centrado en la seguridad)
- 6 Exploración y pruebas de imagen en la clínica
- 7 Si se diagnostica una luxación de hombro: decisiones de tratamiento
- 8 Rehabilitación tras una luxación de hombro
- 9 Vuelta al deporte: cómo pensar el momento adecuado
- 10 Preguntas frecuentes
- 11 Resumen
- 12 Referencias
¿Qué es una luxación de hombro?
La articulación del hombro (la articulación glenohumeral) está formada por la cavidad glenoidea de la escápula y la cabeza del húmero. Una luxación de hombro ocurre cuando la cabeza del húmero se desplaza fuera de la cavidad glenoidea (Figura 1).
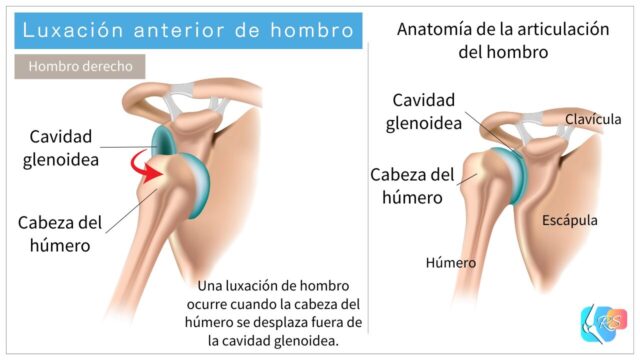
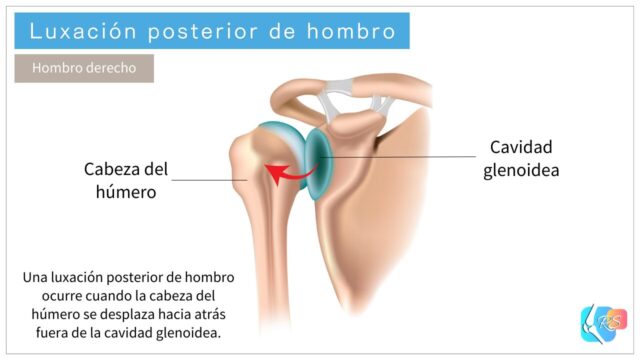
Existen varias direcciones de luxación, pero la luxación anterior es la más frecuente. La luxación posterior (Figura 2) es menos común [2].
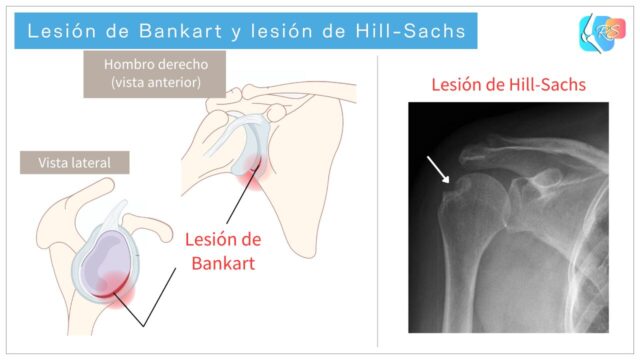
En la luxación anterior pueden lesionarse estructuras que estabilizan la parte frontal del hombro, como el labrum, la cápsula y los ligamentos. Un ejemplo clásico es la lesión de Bankart (lesión del labrum), y un defecto por compresión en la parte posterolateral de la cabeza humeral se denomina lesión de Hill-Sachs (Figura 3).
Cuando estas estructuras estabilizadoras se dañan, el riesgo de recurrencia (nueva luxación / inestabilidad recurrente) puede aumentar. Los estudios de seguimiento a largo plazo muestran que, incluso tras una primera luxación anterior tratada de forma conservadora, una parte de los pacientes presenta recurrencia [3].
Las revisiones sistemáticas también sugieren que el riesgo de recurrencia puede relacionarse con factores como la edad joven, la práctica deportiva y la laxitud articular (hipermovilidad) [4]. En deportistas jóvenes y competitivos, este riesgo suele ser mayor, por lo que tiene sentido comentar el plan con un especialista teniendo en cuenta el momento de la vuelta al deporte y el nivel de riesgo aceptable según el deporte, el rol y la temporada [4,5].

Situaciones frecuentes que pueden causar una luxación de hombro
La luxación de hombro es más probable en deportes de contacto y en deportes con caídas [1].
- Rugby / fútbol americano: placajes y contacto directo
- Fútbol / esquí (y deportes similares): caídas con el brazo extendido
- Béisbol: deslizamientos de cabeza y colisiones

Síntomas frecuentes de la luxación de hombro
Muchas personas notan dolor intenso en el hombro y una clara sensación de que el hombro “se salió”. Justo después de la luxación, el brazo puede sentirse débil, y es común mantenerlo pegado al cuerpo o sostenerlo con la otra mano (Figura 4).
La luxación también puede asociarse con entumecimiento, disminución de la sensibilidad o debilidad (por ejemplo, síntomas relacionados con la región del nervio axilar). Estos hallazgos merecen atención.


Señales de alarma: cuándo buscar atención médica urgente
Si existe sospecha de que el hombro se salió de su sitio, en general se recomienda una evaluación médica. En particular, conviene considerar una valoración el mismo día (urgencias, traumatología u ortopedia, o medicina deportiva, según el contexto) si aparece cualquiera de las siguientes situaciones:
- Entumecimiento intenso, pérdida marcada de sensibilidad o dificultad para mover los dedos o la mano
- Deformidad importante, aumento rápido de la inflamación, cambios de color en la piel o sensación de frío anormal en el brazo o la mano
- El hombro “parece haber vuelto”, pero el dolor sigue siendo intenso o existe una fuerte sensación de que va a salirse otra vez
- Caída o golpe claro en el que no puede descartarse una fractura
Intentar recolocar el hombro por cuenta propia puede ser arriesgado, especialmente si hay una fractura o una lesión nerviosa o vascular. En general, es más seguro evitar la auto-reducción y acudir a un profesional entrenado.
Este artículo tiene fines educativos y no sustituye un diagnóstico ni un tratamiento individualizado.
Si los síntomas son intensos, empeoran, se acompañan de entumecimiento o debilidad, de inflamación importante, de cambios de color o temperatura, o siguen a un traumatismo relevante, conviene buscar evaluación médica sin demora.
Qué revisar en el campo o en casa (enfoque centrado en la seguridad)
Confirmar una luxación requiere pruebas de imagen. En el campo o en casa, el objetivo más práctico no es diagnosticar, sino identificar señales de peligro y proteger el hombro hasta la valoración médica. Es una orientación de seguridad inicial, no un diagnóstico definitivo.
- Sensibilidad en la punta de los dedos (¿hay una diferencia grande entre un lado y otro?)
- Capacidad para mover los dedos y el codo (¿existe debilidad marcada?)
- Sin forzar movimientos dolorosos: ¿sostener el brazo delante del cuerpo reduce algo la molestia?
Si parece que puede tratarse de una luxación, un enfoque más seguro es sostener el brazo (posición tipo cabestrillo), aplicar frío si resulta útil y acudir a evaluación médica.
Exploración y pruebas de imagen en la clínica
Las pruebas de imagen más utilizadas suelen ser la radiografía, la tomografía computarizada (TC) y la resonancia magnética (RM).
Radiografía: permite confirmar la dirección de la luxación y descartar fracturas o hallazgos óseos como la lesión de Hill-Sachs.
TC: ofrece una valoración más detallada de la pérdida ósea de la glenoides (por ejemplo, una lesión ósea tipo Bankart).
RM: evalúa tejidos blandos como el labrum (lesión de Bankart), la cápsula y los ligamentos, y también el manguito rotador cuando se sospecha lesión asociada.
La evaluación clínica suele incluir historia del accidente, palpación, valoración del rango de movimiento y pruebas de estabilidad, además de maniobras como el test de aprensión y el test de recolocación cuando están indicados.

Si se diagnostica una luxación de hombro: decisiones de tratamiento
De forma general, las opciones de tratamiento incluyen el manejo conservador y el tratamiento quirúrgico.
Después de una primera luxación, con frecuencia se elige un tratamiento conservador. Sin embargo, según la edad, el nivel deportivo, la urgencia para volver a competir, el grado de pérdida ósea y el riesgo de recurrencia, en algunos casos puede valorarse una cirugía temprana [4,5].
Si la luxación se repite o el daño óseo es importante, la indicación quirúrgica puede ser más probable.
A continuación se explica primero el flujo de rehabilitación del tratamiento conservador y, después, las opciones quirúrgicas más habituales y las referencias generales de rehabilitación postoperatoria.
Rehabilitación tras una luxación de hombro
Rehabilitación conservadora
En esta sección se resume una progresión típica de rehabilitación cuando se intenta volver a la actividad tras una primera luxación tratada sin cirugía.
Inmovilización (desde la lesión hasta ~3 semanas)
Después de una luxación de hombro suele existir un periodo de inmovilización (con frecuencia alrededor de 3 semanas, según el caso).
La inmovilización puede hacerse en rotación interna o en rotación externa. Un metaanálisis sugiere que la inmovilización en rotación externa podría reducir el riesgo de recurrencia frente a la rotación interna en algunos contextos [6]. Aun así, la comodidad, la tolerancia al inmovilizador y la practicidad en la vida diaria también importan, por lo que conviene seguir el plan del profesional tratante.
• Masaje suave de la musculatura del brazo y del cuello (dentro de un rango cómodo)

Rehabilitación inicial (3–6 semanas)
• Fortalecer el manguito rotador (“músculos internos” del hombro)
• Fortalecer los estabilizadores escapulares

Rehabilitación intermedia (4–8 semanas)
• Trabajo del manguito rotador con mayor amplitud de movimiento (progresando con cuidado)
• Inicio de carrera con braceo (si se tolera bien)

Rehabilitación avanzada (6–12 semanas)
• Reintroducción progresiva del contacto (empezando con situaciones controladas y de baja intensidad)
• Ejercicios de reacción y tareas con compañero o rival (progresión específica del deporte)

• Aprensión mínima durante gestos específicos del deporte
Fase de retorno (8–16 semanas)


Rehabilitación quirúrgica
En luxaciones recurrentes o en casos con pérdida ósea importante, puede estar indicada la cirugía [5].
Existen varias opciones quirúrgicas. A continuación se resumen algunas representativas, aunque la mejor elección depende de las imágenes, de las demandas del deporte, del riesgo de recurrencia y del momento previsto de retorno.
- Reparación de Bankart
- Repara el labrum y la cápsula lesionados (lesión de Bankart) para restaurar la estabilidad.
- Puede considerarse en deportistas que necesitan preservar al máximo la movilidad (por ejemplo, el hombro lanzador en béisbol), según el patrón global de inestabilidad.
- Procedimientos de transferencia coracoidea (Bristow / Latarjet)
- Consisten en transferir la apófisis coracoides con sus tejidos blandos al borde anterior de la glenoides y fijarla con tornillos para mejorar la estabilidad.
- Suelen utilizarse cuando existe una pérdida ósea significativa o un riesgo alto de recurrencia, buscando una mayor estabilidad anterior.
- También se discuten en la literatura sus posibles limitaciones de movilidad y riesgos de complicaciones, por lo que la indicación debe valorarse con cuidado.
Estas descripciones son simplificadas. La elección del procedimiento debe tomarse con un especialista en ortopedia, según la pérdida ósea, el patrón de inestabilidad, el deporte, la posición y el momento deseado de vuelta.
Rehabilitación tras reparación de Bankart (referencia general)
Lo siguiente es una guía aproximada. La progresión real debe seguir primero el protocolo del cirujano y del terapeuta.
• Inicio de activación del manguito rotador con ayuda, siempre que no aumente la inflamación
• Trabajo sobre tejidos blandos del brazo y del cuello
• Progresar desde el movimiento activo hacia el fortalecimiento del manguito rotador
• Comenzar caminatas y trote suave
Desde ahí, el volumen y la intensidad del entrenamiento se incrementan de forma gradual. Una ventana general de retorno bastante citada es de 4–6 meses, aunque varía según el deporte y la situación individual.

Rehabilitación tras Bristow / Latarjet (referencia general)
Lo siguiente es una guía aproximada. La progresión real debe seguir primero el protocolo del cirujano y del terapeuta.
• Inicio de activación del manguito rotador con ayuda, siempre que no aumente la inflamación
• Trabajo sobre tejidos blandos del brazo y del cuello
• Progresar desde el movimiento activo hacia el fortalecimiento del manguito rotador
• Comenzar caminatas y trote suave
• Iniciar progresiones con carga y apoyo (cuadrupedia, planchas, progresiones de flexiones)
• Progresar gradualmente hacia el entrenamiento de fuerza si está autorizado
• Iniciar tareas de contacto (si está autorizado)
Desde ahí, el volumen y la intensidad del entrenamiento se incrementan gradualmente. A menudo se cita una ventana general de 3–6 meses, según la consolidación ósea, la evaluación funcional y las demandas del deporte.
En algunos contextos deportivos puede discutirse un retorno más temprano, pero la decisión final debería basarse en el estado de cicatrización y en criterios objetivos de función.

Vuelta al deporte: cómo pensar el momento adecuado
El momento de regreso varía mucho según el deporte, la posición, el riesgo de recurrencia, el dolor, el rango de movimiento, la fuerza y la aprensión. Las revisiones muestran que algunos deportistas vuelven relativamente pronto, aunque el riesgo de recurrencia puede seguir siendo relevante en deportes de alto riesgo [7].
Como criterio de seguridad, suele ser mejor guiar la decisión por la función más que por el calendario: dolor controlado, rango de movimiento y fuerza casi simétricos, y poca aprensión durante acciones específicas del deporte. Siempre que sea posible, el uso de pruebas objetivas y criterios funcionales junto con un profesional hace el proceso más claro y seguro.
Preguntas frecuentes
Q1. ¿Se puede recolocar el hombro en el campo?
En general, no se recomienda intentar la reducción por cuenta propia. Puede existir una fractura asociada o una lesión nerviosa o vascular. Suele ser más seguro recibir primero una valoración y que la reducción la realice un profesional entrenado en un entorno apropiado.
Q2. Si “se salió y volvió”, ¿sigue siendo necesaria la evaluación?
Aunque parezca que volvió a su lugar, estructuras como el labrum pueden haberse lesionado y la inestabilidad puede persistir. Conviene valorar si el dolor continúa, si persiste la aprensión o si hay síntomas neurológicos (entumecimiento, hormigueo o debilidad).
Q3. ¿Quién tiene más riesgo de recurrencia?
Las revisiones sistemáticas sugieren que la edad joven, el sexo, la laxitud articular y la presencia de fracturas pueden asociarse a un mayor riesgo de recurrencia [4]. En deportistas, también influyen las demandas y la exposición del deporte, por lo que una evaluación individual es lo más útil.
Q4. ¿La inmovilización en rotación externa siempre es mejor?
Un metaanálisis sugiere que la inmovilización en rotación externa podría reducir la recurrencia frente a la rotación interna en algunos contextos [6]. Sin embargo, factores como la comodidad, la tolerancia al inmovilizador y la practicidad cotidiana también influyen, por lo que conviene decidirlo con el profesional tratante.
Q5. ¿Cuándo se puede empezar con fuerza o con contacto?
El momento depende de la evolución y de la cicatrización, pero la idea general es progresar por fases (inicial → intermedia → avanzada → retorno). Si aumentan el dolor o la aprensión, puede ser razonable bajar la carga y retroceder temporalmente un paso.
Resumen
La luxación de hombro no consiste solo en recolocar la articulación: con frecuencia el verdadero reto es reducir el riesgo de recurrencia y recuperar una función estable del hombro [3,4].
La decisión entre tratamiento conservador y cirugía depende de la edad, el nivel deportivo, la pérdida ósea, el riesgo de recurrencia y el momento previsto de vuelta. Trabajar con un especialista y avanzar con una rehabilitación por fases suele favorecer un regreso más seguro y con más confianza.